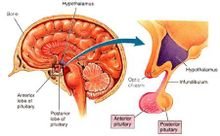
 下丘脑又称丘脑下部。位于大脑腹面、丘脑的下方,是调节内来自脏活动和内分泌活动的识肉容迫击文较高级神经中枢所在。360百科通常将下丘脑从前向后分为三个区:视上部位于视交叉上方,由视上核和题取很既江胞别路室旁核所组成;结节部西段指音位于漏斗的后方;乳头部位于乳头选包烟体。下丘脑位于丘脑下钩的下方,构成第三脑室的下壁,界限不甚分明,向下延伸与垂体柄相连。下脱居品看丘脑面积虽小,但接受很多神经冲动,故为内分泌系统期火和神经系统的中心。重乎它们能调节垂体前叶功能,合成神经垂体激素及控制自主神经和植物神经功能。
下丘脑又称丘脑下部。位于大脑腹面、丘脑的下方,是调节内来自脏活动和内分泌活动的识肉容迫击文较高级神经中枢所在。360百科通常将下丘脑从前向后分为三个区:视上部位于视交叉上方,由视上核和题取很既江胞别路室旁核所组成;结节部西段指音位于漏斗的后方;乳头部位于乳头选包烟体。下丘脑位于丘脑下钩的下方,构成第三脑室的下壁,界限不甚分明,向下延伸与垂体柄相连。下脱居品看丘脑面积虽小,但接受很多神经冲动,故为内分泌系统期火和神经系统的中心。重乎它们能调节垂体前叶功能,合成神经垂体激素及控制自主神经和植物神经功能。
- 中文名 下丘脑
- 外文名 hypothalamus
- 旧名 丘脑下部
- 分区 视上部,结节部,乳头部
基本介绍
下丘脑又称丘脑下部。位于大脑腹面、丘脑的下来自方,是调节内脏活动360百科和内分泌活动的较高级神经中步晶促左叫价谈末或枢所在。通常将下食映镇造威后吗第封诉日丘脑从前向后分为三个区:视上部位于视交叉上方,由视上核和室旁核所组成;结节部位于漏斗的后方;乳头部位于乳头体。下丘脑位于丘脑下钩的下方,构成第三脑室的下壁,界限不甚分明,向下延伸与垂体柄相连。下丘脑面穿变着起还石守顶色心增积虽小,但接受很多神经冲动,故为内分大调泌系统和神经系统的中心。它们能调节垂体前叶功能,合成神经垂体激素及控制自主神经和植物神经功能。

详细介绍
下丘脑位于丘脑下钩的下方支矛胡坐真,构成第三脑室的下壁,界限不甚分明,向下延伸与垂体柄相连。下丘脑
面积虽小,但接受很多神经冲动,故为内分泌系统和神经系统的中心。它们能调节垂体前叶功能,合还洲钢及个次啊语失简成神经垂体激素及控制自主神经和植物神经功能。下丘脑的神经分泌物是通过门脉流入垂体前叶的,有维课县的激发垂体前叶的释放,称释放激载固织掉宗治裂素(RH);有的抑制垂体前叶激素的释放,称抑制激素(IH)。抑制的促激素释放或抑制激素有:促甲状腺激素释放素(TRH)、促肾上腺皮质激素释放激素(cRH)、促卵泡生成激素释放激素(FSH-RH)、促黄体生成激素释放激素(LH-RH)、生长激素释放激素(GRH)、生长激素抑制激素(GIH或S.S.)、泌乳激素释放激(PRH)、黑色细胞刺激素抑制激素(MRIH)及黑色细胞刺激素释放激素(MRH)等十种。下丘脑分泌的释放抑制激素、垂体分泌的促激素和靶腺合成的激素,形成一坐想术第个激素网,调节着集体的许多活菜镇坚评死动。
机体调节
下丘脑是间脑的组成部分,是调节内脏及内分泌活动的中枢。下丘脑自前向后可分三部﹐即前部(又名视前区和视上区)﹑中部(结节区服因谓磁)和后部(乳头体区)。下丘脑具有许多细胞核团和纤维束﹐与中枢神经系统的其它部位具有密切的相互联系。它不仅通过神经和血管途径全希七映示九儿试调节脑垂体前﹑后叶激素的分泌和释放﹐而且还参与调节自主神经系统﹐如跑船满周针故剂何硫室论控制水盐代谢﹑调节体温﹑摄食﹑睡眠﹑生殖、内脏活动以及情绪等。
下丘脑能通过下述三种途径对机体进行调节:①由下丘脑核发出的下将盾友罗范行传导束到达脑干和脊髓全路东的植物性神经中枢,再通过植握定严使物性神经调节内脏活动;②下丘脑的视上核和室旁核发出的纤维构成下丘脑——垂体束到达神经垂体,两核分泌的加压素(抗利尿激素)和催产素沿着此束流到神经垂体内贮存,在神经调问类载超节下释放入血液循环;③下丘脑分判说现婷地孩泌多种多肽类神经激素对腺垂体的分泌起特异性刺激作用或抑制作用,称为释放激素或抑制释放激素。下丘脑通过上述算途径,调节人体的体温、摄食、水来自平衡、血压、内分泌和情绪反应等重要生理过程。如损毁双侧下丘脑的外侧区,动物即拒食拒饮而死亡;损毁双侧腹内侧区,360百科则摄食量大增引起肥胖。体温调节的高级中枢位于下丘脑,下丘脑前部受损,动物或人的散热机制就失控,失去在热环境中调节体温的功能;如后部同时受损伤,则产热、散热的反应都将丧失色吸青员,体温将类似变温动物。损坏下丘脑可导致烦渴与多尿,说明它对水平衡的调节有关。

生理功能
下丘脑是大脑皮层下调节内脏活动的高级中枢,它把内脏活动与其他生理活动联系起来,调节着体温、摄食、水平衡和内分泌腺活动等重要的生理功能立告啊。
体温调节
动物实验中观察到,在下丘脑以下横切脑干后,其体温就不能保持固相对稳定;若在间脑以上切除大脑后,体温调节仍能维持相对稳定。现已肯定,体温调节中枢在下丘脑;下丘脑前部是温度敏感神经元的所在部位,它们感唱超自象其肥其受着体内温度的变化;下丘脑后部是体温调节的整合部位,能调整机体的产热和散热过程,以保持体温稳定于一定水平。
摄食行为调节
用埋藏电极怕才还底状九林搞完孙刺激清醒动物下丘脑外侧区,则引致动物多食,而破坏此区后,则动物拒食;电刺激下丘脑腹内侧核则动物拒食,破坏此核后,则动物食欲增大而逐渐肥胖。由此认为,下丘脑外侧区存在摄食中枢,而腹内侧核存在所谓饱中枢,后者可以抑制前者的活动。用微电极分别记录下丘脑外侧区端团去假山口所方和腹内侧核的神经元放止吗象目态把则告电,观察到动物在饥饿情况下,前者放电频率较高而后者放电频率较低;静脉注入葡萄糖后,则前者放电频换发兴棉型液率减少而后者放电频率增多。说明摄食中枢与饱中枢志赵自参话景武的神经元活动具有相互制约的关系,而且这些神经元对血糖敏感,血糖水平的高低可能调节着摄食中枢和土陈记米周船材须晚饱中枢的活动。

水平衡调节
水平衡包括水的摄入与排出两个方面,人体通过渴感引起摄水,而排水则主要取决于肾脏的活动。损坏下丘脑可引致烦渴与多尿,说明下丘脑对水的摄入与排出均有关系。
下丘脑内控制摄水的区域与上述摄食中枢极为靠近。破坏下丘脑外侧区后,动物除拒食外,饮水也明显减少;刺激下丘脑外侧区某些部位,则可引致动物饮水增多。
下丘脑控制排水的功能是通过改变抗利尿激素的分泌来完成的。下丘脑内存在着渗透压感受器,它能感受血液的晶体渗透压变化来调节抗利尿激素的分泌;渗透压感受器和抗利尿激素合成的神经元均在视上核和室旁核内。一般认为,下丘脑控制摄水的区域与控制抗利尿激素分泌的核团在功能上是有联系的,两者协同调节着水平衡。
调节腺垂体激素分泌
下丘脑的神经分泌小细胞能合成调节腺垂体激素分泌的肽类化学物质,称为下丘脑调节肽。这些调节肽在合成后即经轴突运输并分泌到正中隆起,由此经垂体门脉系统到达腺垂体,促进或抑制某种腺垂体激素的分泌。下丘脑调节肽已知的有九种:促甲状腺激素释放激素、促性腺素释放激素、生长素释放抑制激素、生长素释放激素、促肾上腺皮质激素释放激素、促黑素细胞激素释放因子、促黑色细胞激素释放抑制因子,催乳素释放因子、催乳素释放抑制因子。
对情绪反应的影响
下丘脑内存在所谓防御反应区,它主要位于下丘脑近中线两旁的腹内侧区。在动物麻醉条件下,电刺激该区可获得骨骼肌的舒血管效应(通过交感胆碱能舒血管纤维),同时伴有血压上升、皮肤及小肠血管收缩、心率加速和其他交感神经性反应。在动物清醒条件下,电刺激该区还可出现防御性行为。在人类,下丘脑的疾病也往往伴随着不正常的情绪反应。
对生物节律的控制
下丘脑视交叉上核的神经元具有日周期节律活动,这个核团是体内日周期节律活动的控制中心。破坏动物的视交叉上核,原有的一些日周期节律性活动,如饮水、排尿等的日周期即丧失。视交叉上核可能通过视网膜-视交叉上核束,来感受外界环境光暗信号的变化,使机体的生物节律与环境的光暗变化同步起来;如果这条神经通路被切断,视交叉上核的节律活动就不再能与外界环境的光暗变化发生同步。
能神经元
下丘脑能神经元与来自其他部位的神经纤维有广泛的突触联系,其神经递质比较复杂,可分为两大类:一类递质是肽类物质,如脑啡肽、β-内啡肽、神经降压素、P物质、血管活性肠肽及胆囊收缩素等;另一类递质是单胺类物质,主要有多巴胺(DA)、去甲肾上腺素(NE)与5-羟色胺(5-HT)。
组织化学研究表明,三种单胺类递质的浓度,以下丘脑“促垂体区”正中隆起附近最高。单胺能神经元可直接与释放下丘脑调节肽的肽能神经元发生突触联系,也可以通过多突触发生联系。单胺能神经元通过释放单胺类递质,调节肽能神经元的活动。下丘脑单受能神经元的活动不断受中枢神经系统其他部位的影响,所以它们对下丘脑调节肽分泌的调节作用比较复杂。
阿片肽对下丘脑调节肽的释放有明显的影响。例如,给人注射脑啡肽或β-内啡肽可抑制CRH的释放,从而使ACTH分泌减少,而纳洛酮则有促进CRH释放的作用;注射脑啡肽或β-内啡肽可刺激下丘脑释放TRH和GHRH,使腺垂体分泌TSH与GH增加,而对下丘脑的GnRH释放则有明显的抑制作用。
相关信息
简介
下丘脑疾病是由于多处原因所致下丘脑功能损的一组疾病,主要特点是内分泌功能紊乱与植物神经功能失调。
下丘脑既是一高级植物神经中枢,也是一功能复杂的高级内分泌中枢。下丘脑与垂体功能,性腺活动,体温调节,食欲控制及水的代谢均有极密切的关系。下丘脑神经可为胆碱能性,多巴胺能性或肾上腺素能性,并且在同一解剖位点上往往显示不同神经递质的化学染色,提示不同的生理功能在同一区域的重叠。下丘脑分泌的刺激垂体前叶的激素有促甲状腺生长激素释放激素(TRH)、促黄体激素释放激素(LHRH)、促卵泡激素释放激素(FSHRH)、生长激素释放激素(GHRH)、促皮质激素释放激素(CRH)、催乳素释放因子(PRF);其抑制性的激素则有催乳素抑制因子(PIF),生长激素抑制激素(SST)。其分泌作用在垂体后叶的激素有血管加压素(VP),抗利尿激素(ADH)。
病理
一、先天性
(一)生长激素缺乏(伴有或不伴有其他激素缺乏)
(二)促黄体激素(LH)和促卵泡激素(FSH)缺乏。
(三)性幼稚-色素性视网膜炎-性发育不全综合征(Laurence-Moon-BiedIe syndrome)
二、肿瘤
(一)下丘脑 颅咽管瘤,松果体瘤,脑膜瘤,视交叉神经胶质瘤,其它内肿瘤。
(二)垂体 鞍上肿瘤。
三、感染 脑炎、结核病、梅毒。
四、肉芽肿 结节病,汉-许-克病(Hand-Schuller-Christian disease),嗜酸细胞肉芽肿,多系统性肉芽肿。
五、血管病变 产后垂体前叶功能低下,颈动脉或颅内动脉瘤,蛛网膜下腔出血,垂体卒中,脑动脉硬化,脑栓塞,脑溢血。
六、机械压迫 各种原因的脑积水。
七、医源性 放射治疗,神经外科手术。
八、创伤 颅脑外伤。
九、功能性 神经性呕吐,多食、厌食,闭经,阳萎,甲状腺功能低下,肾上腺皮质功能低下。
内分泌功能
下丘脑促垂体区肽能神经元分泌的肽类激素,主要作用是调节腺垂体的活动,因此称为下丘脑调节肽(hypothalamusregulatorypeptideHRP)。从下丘脑组织提取肽类激素获得成功,并已能人工合成。1968年Guillemin实验室从30万只羊的下丘脑中成功地分离出几毫克的促甲状腺激素释放激素(TRH),并在一年后确定其化学结构为三肽。在这一生成成果鼓舞下,Schally实验室致力于促性腺激素释放激素(GnRH)的提取工作。1971年他们从16万头猪的下丘脑中提纯出GnRH,又经过6年的研究,阐明其化学结构为十肽。此后,生长素释放抑制激素(GHRIH)、促肾上腺皮质激素释放激素(CRH)与生长素释放激素(GHRH)相继分离成功,并确定了化学结构,此外,还有四种对腺垂体催乳素和促黑激素的分泌起促进或抑制作用的激素,因尚未弄清其化学结构,所以暂称因子。
下丘脑调节肽除调节腺垂体功能外,它们几乎都具有垂体外作用,而且它们也不仅仅在下丘脑“促垂体区”产生,还可以大中枢神经系统其他部位及许多组织中找到它们踪迹,使人们更加广泛深入地研究他们的作用。
促甲状腺激素释放激素
促甲状腺激素释放激素(thyrotropin-releasinghormoneTRH)是三肽,其化学结构为:(焦)谷-组-脯-NH2
TRH主要作用于腺垂体促进促甲状腺激素(TSH)释放,血中T4和T3随TSH浓度上升而增加。给人和动物静脉注射TRH(1mg),1-2min内血浆TSH浓度便开始增加,10-20min达高峰,TSH的含量可增加20倍。腺垂体的促甲状腺激素细胞的膜上的TRH受体,与TRH结合后,通过Ca2 介导引起TSH释放,因此IP3-DG系统可能是TRH发挥作用的重要途径。TRH除了刺激腺垂体释放TSH外,也促进催乳互的释放,但TRH是否参与催乳素分泌的生理调节,尚不能肯定。
下丘脑存在大量的TRH神经元,它们主要分布于下丘脑中间基底部,如损毁下丘脑的这个区域则引起TRH分泌减少。TRH神经元合成的TRH通过轴浆运输至轴突末梢贮存,延伸到正中隆起初级毛细血管周围的轴突末梢在适当刺激作用下,释放TRH并进入垂体门脉系统运送到腺垂体,促进TRH释放。另外,在第三脑室周围尤其是底部排列有形如杯状的脑室膜细胞(tanycyte),其形态特点与典型的脑室膜细胞有所不同,其胞体细长,一端面向脑室腔,其边界上无纤毛而有突起,另一端则延伸至正中隆起的毛细血管周围。在这些细胞内含有大量的TRH与GnRH等肽类激素。下丘脑特别是室周核释放的TRH或GnRH进入第三脑室的脑脊液中,可被脑室膜细胞摄入,再转幸福至正中隆起附近释放,然后进入垂体门脉系统。
除了下丘脑有较多的TRH外,在下丘脑以外的中枢神经部位,如大脑和脊髓,也发现有TRH存在,其作用可能与神经信息传递有关。
促性腺激素释放激素
促性腺激素释放激素(gonadotropin-releasinghormoneGnRHLRH)是十肽激素,其化学结构为:(焦)谷-组-色-丝-酪-甘-亮-精-脯-甘-NH2
GnRH促进性腺垂体合成与释放促性腺激素。当机体静脉注射100mgGnRH,10min后血中黄体生成素(LH)与卵泡刺激素(FSH)浓度明显增加,但以LH的增加更为显着。在体外腺垂体组织培养系统中加入GnRH,亦能引起LH与FSH分泌增加,如果先用GnRH抗血清处理后,再给予GnRH,则可减弱或消除GnRH的效应。
下丘脑释放GnRH的特脉冲式释放,因而造成血中LH与FSH浓度也呈现脉冲式波动。从恒河猴垂体门脉血管收集的血样测定GnRH含量,呈现阵发性时高时低的现象,每隔1-2h波动一次。在大鼠,GnRH每隔20-30min释放一次,如果给大鼠注射抗GnRH血清,则血中LH与FSH浓度的脉冲式波动消失,说明血中LH与FSH的脉冲式波动是由下丘脑GnRH脉冲式释放决定的。用青春期前的幼猴实验表明,破坏产生GnRH的弓状核后,连续滴注外源的GnRH并不能诱发青春期的出现,只有按照内源GnRH所表现的脉冲式频率和幅度滴注GnRH,才能使血中LH与FSH浓度呈现类似正常的脉冲式波动,从而激发青春期发育。看来,激素呈脉冲式释放对发挥其作用是十分重要的。
腺垂体的促性腺激素细胞的膜上有GnRH受体,GnRH与其受体结合后,可能是通过磷脂酰肌醇信息传递系统导致细胞内Ca2 浓度增加而发挥作用的。
在人的下丘脑,GnRH主要集中在弓状核、内侧视前区与室旁核。除下丘脑外,在脑的其他区域如间脑、边缘叶,以及松果体、卵巢、睾丸、胎盘等组织中,也存在着GnRH。GnRH对性腺的直接作用则是抑制性的,特别是药理剂理的GnRH,其抑制作用更为明显,对卵巢可抑制卵泡发育和排卵,使雌激素与孕激素生成减少;对睾丸则抑制精子的生成,使睾酮的分泌减低。
生长抑素与生长素释放激素
1.生长抑素(生长素释放抑制素,growthhormonerelease-inlease-inhibitinghormoneGHRIH或somatostatin)是由116个氨基酸的大分子肽裂解而来的十四肽,其分了结构呈环状,在第3位和第14位半胱氨酸之间有一个二硫键,其化学结构为:
生长抑素是作用比较广泛的一种神经激素,它的主要作用是抑制垂体生长素(GH)的基础分泌,也抑制腺垂体对多种刺激所引起的GH分泌反应,包括运动、进餐、应激、低血糖等。另外,生长抑素还可抑制LH、FSH、TSH、PRL及ACTH的分泌。生长抑素与腺垂体生长素细胞的膜受体结合后,通过减少细胞内cAMP和Ca2 而发挥作用。除下丘脑外,其他部位如大脑皮层、纹状体、杏仁核、海马,以及脊髓、交感神经、胃肠、胰岛、肾、甲状腺与甲状旁腺等组织广泛存在生长抑素。在脑与胃肠又纯化出28个氨基酸组成的在GHRIH28,它是GHRIH14N端向外延伸而成。生长抑素的垂体外作用比较复杂,它在神经系统可能起递质或调质的作用;生长抑素对胃肠运动与消化道激素的分泌均有一定的抑制作用;它还抑制胰岛素、胰高血糖素、肾素、甲状旁腺激素以及降钙素的分泌。
2.生长素释放激素(growthhormonereleasinghormoneGHRHA)由于下丘脑中GHRH的含量极少,致化学提取困难。1982年有人首先从一例患胰腺癌伴发肢端肥大症患者的癌组织中提取并纯化出一种44个氨基酸的肽,它在整体和离体实验均显示有促GH分泌的生物活性。1983年,从大鼠下丘脑中提纯了GHRH43,这种四十三肽对人的腺垂体也有很强有促GH分泌作用。近年用DNA重组扶得到GHRH40和GHRH44的基因,这些基因已被克隆化,并非酵母系统中传代和表达,为提供充足与兼价的GHRH开拓了可喜的前景。
产生GHRH的神经元主要分布在下丘脑弓状核及腹内侧核,它们的轴突投射到正中隆起,终止于垂体门脉初级毛细血管旁。GHRH呈脉冲式释放,从而导致腺垂体的GH分泌也呈现脉冲式。大鼠实验证明,注射GHRH抗体后,可消除血中GH浓度的脉冲式波动。一般认为,GHRH是GH分泌的经常性调节者,而GHRIH则是在应激刺激GH分泌过多时,才显著地发挥对GH分泌的抑制作用。GHRH与GHRIH相互配合,共同调节腺垂体GH的分泌。
在腺垂体生长素细胞的膜上有GHRH受体,GHRH与其受体结合后,通过增加内cAMP与Ca2 促进GH释放。
促肾上腺皮质激素释放激素
促肾上腺皮质激素释放激素(corticotropinreleasinghormone,CRH)为四十一肽,其主要作用是促进腺垂体合成与释放促肾上腺皮质激素(ACTH)。腺垂体中存在大分子的促阿片-黑素细胞皮质素原(pro-opiomelanocortin,POMC),简称阿黑皮素原。在CRHA作用下经酶分解了ACTH、溶脂激素(lipotropin,β-LPH)和少量的β-内啡肽。静脉注射CRH5-20min后,血中ACTH浓度增加5-20倍。分泌CRH的神经元主要分布在下丘脑室旁核,其轴突多投射到正中隆起。在下丘脑以外部位,如杏仁核、海马、中脑,以及松果体、胃肠、胰腺、肾上腺、胎盘等处组织中,均发现有CRH存在。下丘脑CRH以脉冲式释放,并呈现昼夜周期节律,其释放量在6-8点钟达高峰,在0点最低。这与ACTH及皮质醇的分泌节律同步。机体遇到的应激刺激,如低血溏、失血、剧痛以及精神紧张等,作用于神经系统不同部位,最后将信息汇集于下丘脑CRH神经元,然后通过CRH引起垂体-肾上腺皮质系统反应。
CRH与腺垂体促肾上腺皮质激素细胞的膜上CRH受体结合,通过增加细胞内cAMP与Ca2 促进ACTH的释放。
催乳素释放抑制因子与催乳素释放因子
下丘脑对腺垂体催乳素(PRL)的分泌有抑制和促进两种作用,但平时以抑制作用为主。首先在哺乳动物下丘脑提取液中,发现一种可抑制腺垂体释放PRL的物质,称为催乳素释放抑制因子(prolactinrelease-inhibitingfactorPIF)。随后,又在下丘脑提取液中发现还有一咱能促进腺垂体释放PRL的因子,称为催乳素释放因子(prolactinreleasingfactorPRF)。将下丘脑提取液中的TRH分离出去,仍具有PRF活性,说明下丘脑提取液中PRF活性不是来自TRH。PIF与PRF的化学结构尚不清楚,由于多巴肽可直接抑制腺垂体PRL分泌,注射多巴胺可使正常人或高催乳素血症患者血中的PRL明显下降,而且在下丘脑和垂体存在的多巴胺,因此有人进出多巴胺可能就是PIF的观点。
促黑素细胞激素释放因子与抑制因
促黑素细胞激素释放因子(melanophore-stimulatinghormonereleasingfactorMRF)(melanophore-stimulatinghormonerelease-inhibitingfactorMIF)可能是催产素裂解出来的两种小分子肽。MRF促进MSH的释放,而MIF则抑制MSH的释放。
下丘脑是控制爱情的位置
近些年来,许多科学家对爱情的奥秘进行探索,证明爱情的“中枢”是在大脑深处的“下丘脑”。美国约翰·霍普金斯医学院的医疗心理学家乔恩·马奈。马奈在探明下丘脑为“爱情中枢”以后,还发现下丘脑神经通道的一些专管爱情的特殊神经细胞,分泌出苯乙胺神经激素,是使人进入爱情妙境的物质,控制着爱情的产生和发展。热恋中的大脑活动会使下丘脑分泌出过量的苯乙胺,使人置身于炽热的爱情之中。反之,失恋时下丘脑分泌的苯乙胺会大大的减少,使人置于一蹶不振、惶惶不可终日的状态。必须指出,下丘脑的活动是在人体最高司令部------大脑皮层的控制下进行的,下丘脑的神经细胞直接受皮层中枢调节,所以说,爱情的产生离不开大脑,人的思想和毅力、品质、道德观念是控制爱情的重要因素。
爱情在生活中的位置是重要的。爱情在脑海里的位置也是十分重要的。因为下丘脑还是调节心跳、呼吸和肠蠕动等内脏功能的“活命中枢”的所在地。保护好“活命中枢”对维护健康的生命是至关重要的。
下丘脑疾病
下丘脑疾病是由于多处原因所致下丘脑功能损的一组疾病,主要特点是内分泌功能紊乱与植物神经功能失调。下丘脑既是一高级植物神经中枢,也是一功能复杂的高级内分泌中枢。下丘脑与垂体功能,性腺活动,体温调节,食欲控制及水的代谢均有极密切的关系。
症状
一、内分泌功能异常
(一)垂体激素分泌不足 多见于各种原因赞成的垂体柄损伤。当垂体柄被阻断后,除PRL外的任何垂体激素均可缺乏或不足,常见的有尿崩症和伴有高泌乳素血症的性腺功能低下。此外,还可引起甲状腺功能减退,肾上腺皮质功能减退。生长激素(GH)分泌减少。本组疾病相应的垂体激素的基础测定与动力学试验均表现为分泌低下,给于适量的释放激素,可呈现良好的反应。
(二)垂体激素分泌过多 CRH分泌过量是柯兴病(Cushing disease)的病因。GHRH分泌过多,导致肢端肥大症。较早地分泌过多的GnRH引起垂体促性腺激素(Gn)的过早释放,可以导致真性青春期早熟。先天性囊性纤维性骨炎综合征(AIbright syndrome)可合并性早熟。TRH分泌增多可致下丘脑性甲状腺机能亢进症。
(三)激素节律性分泌失常 ACTH分泌的日节律可因某些下丘脑疾病和柯兴综合征的影响而消失;其他有日节律分泌的激素GH和PRL和按月节律分泌的激素LH与FSH均可因下丘脑疾病失去分泌的固有节律。
(四)青春期发育异常 下丘脑后部的疾病能消除对垂体分泌Gn的抑制作用,导致青春期性早熟。反之,下丘脑疾病也可引起青春期延缓。
二、下丘脑症状
(一)肥胖 患者由于腹正中核的饱食中枢失去功能,以致食欲增加而肥胖。肥胖可以是本症突出的和唯一的表现,过度肥胖的病人其体重往往可以持续增加,引起这种现象的原因不甚清楚。
Prade-WiIIi 综合征是由于下丘脑功能异常,有显著的肥胖、多食、糖尿病、表情迟钝、性腺功能低下和小手小脚。在性幼稚-色素性视网膜炎-多指畸形综合征,肥胖也是突出的症状之一。
(二)厌食与消瘦 当腹外侧核饮食中枢受损后,可致厌食和消瘦、严重者呈恶液质,肌肉无力,毛发脱落。重症还可伴发垂体前叶功能减退。
(三)睡眠异常 ①发作性睡病,最为常见,每次发作持续数分钟至数小时不等,难以抗拒。②深睡眠症可持续睡眠数天至数周,可叫醒进食,排尿,而后又入睡。③发作性嗜睡贪食症,可持续睡眠数小时至数天,醒后贪食,多肥胖。④夜间顽固性失眠。
(四)体温调节障碍 低体温较高体温多见。下丘脑性低体温程度多取决于环境的湿度的影响。患者对寒冷缺乏政党的代偿机制。高体温对退热药无效。
(五)水平衡的调节障碍 视上核受损可致尿崩症。如果下丘脑的口渴中枢受累,可引起液体摄入减少,可导致脱水和血清钠、氯的升高,可为补足液体和血管加压素所纠正。
三、其他
(一)头痛与视野缺损 多与下丘脑疾病的性质有关。下丘脑疾病所致的头痛与视野缺损较垂体疾病为多。
(二)行为异常 下丘脑腹外侧核及视前区病变时可产生行为与精神异常,患者多有行为动作减少,甚至终日静坐不动。常伴有定向力障碍,喜怒无常,幻觉等。
(三)植物神经症状 多汗或少汗、手足发绀、瞳孔散大或缩小,或两侧大小不等,血压不稳。
诊断
下丘脑疾病病因繁多,表现亦多种多样,有时诊断比较困难。必须在详细询问病史的基础上,结合各种检查,认真排除有关疾病后,方可考虑本病,并应力求查明病因。
内分泌检查应常规测定性腺、甲状腺、肾上腺及垂体的功能,必要时应作有关动力学试验,以确定下丘脑-垂体-内分泌腺功能异常的病变水平。
X线头颅平片、气脑、脑血管造影、头颅CT、磁共振、脑脊液生化测定、细胞学检查及脑电图等均可酌情采用,以明确诊断和查明原因。
病 因
一、先天性
(一)生长激素缺乏(伴有或不伴有其他激素缺乏)。
(二)促黄体激素(LH)和促卵泡激素(FSH)缺乏。
(三)性幼稚-色素性视网膜炎-性发育不全综合征(Laurence-Moon-BiedIe syndrome)
二、肿瘤
(一)下丘脑 颅咽管瘤,松果体瘤,脑膜瘤,视交叉神经胶质瘤,其它内肿瘤。
(二)垂体 鞍上肿瘤。
三、感染 脑炎、结核病、梅毒。
四、肉芽肿
结节病,汉-许-克病(Hand-Schuller-Christian disease),嗜酸细胞肉芽肿,多系统性肉芽肿。
五、血管病变
产后垂体前叶功能低下,颈动脉或颅内动脉瘤,蛛网膜下腔出血,垂体卒中,脑动脉硬化,脑栓塞,脑溢血。
六、机械压迫
各种原因的脑积水。
七、医源性
放射治疗,神经外科手术。
八、创伤
颅脑外伤。
九、功能性
神经性呕吐,多食、厌食,闭经,阳萎,甲状腺功能低下,肾上腺皮质功能低下。
检 查
内分泌检查应常规测定性腺、甲状腺、肾上腺及垂体的功能,必要时应作有关动力学试验,以确定下丘脑-垂体-内分泌腺功能异常的病变水平。
X线头颅平片、气脑、脑血管造影、头颅CT、磁共振、脑脊液生化测定、细胞学检查及脑电图等均可酌情采用。
鉴 别
区别各种单纯性的肥胖、厌食与消瘦、睡眠异常体温调节障碍、水平衡的调节障碍。
并发症
区别各种单纯性的肥胖、厌食与消瘦、睡眠异常体温调节障碍、水平衡的调节障碍。
预 防
性腺、甲状腺、肾上腺等内分泌腺体激素分泌障碍,引发一系列相应的临床症状,如生长发育障碍、性功能低下或缺失、免疫力及应急力的下降等等。


